Presso il Tecnopolo di Forlì-Cesena, oltre ai Centri Interdipartimentali di Ricerca Industriale (CIRI) dell’Università di Bologna (Aerospaziale, Agroalimentare e ICT), si trova il BioEngLab del CIRI Scienze della Vita e Tecnologie per la Salute, che opera in sinergia con i laboratori di Ingegneria Biomedica (LIB) e di Ingegneria Cellulare e Molecolare “S. Cavalcanti” (ICM) del Dipartimento di Ingegneria dell’Energia Elettrica e dell’Informazione (DEI), legati ai corsi di Laurea e Laurea Magistrale in Ingegneria Biomedica (oggi internazionale in lingua inglese in Biomedical Engineering) dell’Università di Bologna che si tengono presso Campus di Cesena.
Qui sono in corso attività di formazione avanzata, ricerca di avanguardia e innovazione tecnologica, realizzate in collaborazione con il territorio – in particolare con l’Azienda USL Romagna, che hanno anche dato vita a promettenti startup e con l’IRCCS-IRST “Dino Amadori”. Abbiamo incontrato il Prof. Stefano Severi, il Prof. Emanuele Giordano, la Prof.ssa Cristiana Corsi, insiema al team di ricercatori e startupper che stanno dando vita al futuro distretto biomedicale in Romagna.
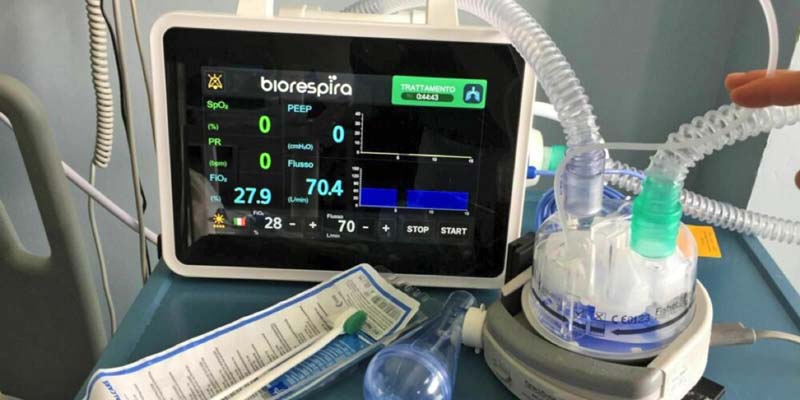
Prof. Severi, l’emergenza Covid è stato un catalizzatore di una esperienza di ricerca applicata di lungo corso e vi ha permesso di contribuire alla fase maggiormente critica della malattia. Ci racconta come è nato il ventilatore portatile “Biorespira”?
Il ventilatore serve a trattare temporaneamente il paziente COVID, prima che abbia necessità di essere ricoverato in terapia intensiva. Il progetto ha meno di un anno di vita e la certificazione CE è stata ottenuta in soli 4 mesi. Il prodotto è in via di registrazione in 21 paesi mentre è in corso la complessa certificazione FDA per gli USA. L’apparecchio è stato progettato per essere semplice e intuitivo, in modo da poter essere utilizzato anche da operatori non professionali, con diversi parametri – come flusso e FiO2 – che possano essere impostati e controllati automaticamente. Inoltre, Biorespira può misurare la pressione PEEP ed è dotato di un ossimetro integrato per una lettura continua della saturazione di ossigeno del paziente e della pressione effettiva erogata.
Ne è già in via di certificazione una versione 2.0, dotata di comunicazione bluetooth per il monitoraggio dei pazienti e misurazione della frequenza respiratoria. La macchina è anche dotata di filtri per l’aria, sia in uscita sia in entrata, così da non contaminare l’ambiente esterno ed è venduta con tutti i supporti, incluso il casco (non monouso ma monopaziente) – prodotto da Intersurgical SpA.
E’ così nata una startup? (lo chiediamo a Andrea Visotti fondatore della startup e già studente di ignegneria biomedica, ndr)
Si, è nata Italian Biomedical Devices s.r.l. (IBD srl), che ha dato un importante contributo all’emergenza COVID realizzando un ventilatore polmonare non invasivo e portatile: il Biorespira (per maggiori informazioni https://www.tecnopolo.forlicesena.it/2020/12/04/dallingegneria-biomedica-di-cesena-un-contributo-alla-terapia-dei-pazienti-covid/). Il dispositivo “Biorespira”, ispirato al concetto di reverse innovation, è stato concepito partendo dall’esperienza maturata da IBD nella realizzazione del suo primo progetto, una macchina per emodialisi portatile. La produzione del dispositivo è effettuata dall’azienda Seco di Arezzo. In IBD attualmente lavorano 4 persone, mentre gli addetti di Seco sono 400. La Seco ha infatti creato due linee dedicate a Biorespira. Tutti i materiali, le componenti e le fasi di produzione di Biorespira sono tracciate e tutti gli apparecchi di Biorespira prodotti sono verificati per la massima qualità. Attualmente sono già stati realizzati quasi 2000 dispositivi. Molti sono a Desenzano del Garda – da dove era emersa la richiesta iniziale – alcuni nel Sud del Paese, uno è in dotazione presso l’AUSL Romagna. Il prezzo di vendita del dispositivo è di circa € 5 mila, contro i circa 10 mila di un ventilatore standard.
Nella storia che ha portato a “Biorespira” avete menzionato la “reverse innovation” (progetti di innovazione che prima di scalare verso produzioni commerciali, eseguono dimostratori o pilota a basso costo, anche in contesti geografici in via di sviluppo, ndr). Il tema della sperimentazione è dunque collegato a quello di sviluppo di progetti internazionali, giusto?
Assolutamente si, in una logica di reverse innovation – l’innovazione inversa – che sviluppa prodotti per i paesi in via di sviluppo, che successivamente possono diventare beni innovativi a basso costo per gli acquirenti dei paesi più ricchi.
E qui nasce la seconda startup Bioverse. Ce la raccontate? (lo chiediamo a Caterina Giuliani, ideatrice di Bioverse, ndr)
Bioverse nasce sulla scia della ricerca condotta per “Corax” che è un dispositivo innovativo che controlla le condizioni ambientali per pazienti con basse difese immunitarie, in particolare bambini ustionati. In via prevalente, Bioverse sviluppa e commercializza dispositivi biomedici e apparecchiature elettromedicali appositamente progettati per contesti di emergenza e a basse risorse, Il dispositivo, che si apre semplicemente su una barella, è dotato di un core principale riscaldato e con umidità controllata che è stato progettato anche grazie a un feedback dal Centro grandi ustionati di Cesena.
Il progetto nasce dopo un viaggio in Tanzania, dove ho constatato che molti bambini muoiono, soprattutto per ipotermia e infezioni, a seguito di ustioni. Anche grazie ad un finanziamento di Serinar (ente gestore del tecnopolo, ndr) ho approfondito questa ricerca durante un viaggio scuola in Uganda. Il prototipo è attualmente in corso di verifica presso il Laboratorio di Ricerca Operativa LABOR del DEI a Bologna. Una volta messo a punto, il prototipo verrà impiegato sul campo in Tanzania.
In questo polo del biomedicale, non si studia solo lo sviluppo di dispositivi medici “efficienti e sostenibili”, ma si sta compiendo anche un percorso di ricerca di frontiera in tema di tecnologia dei tessuti e analisi pre-clinica. Giusto Prof. Giordano?
Sì, tutto avviene nel laboratorio di Ingegneria Cellulare e Molecolare “S. Cavalcanti” (ICM), nel quale è anche ospitato il BioEngLab del Centro Interdipartimentale, Scienze della Vita e Tecnologie per la Salute (parte della Rete Alta Tecnologia della regione Emilia-Romagna). Qui, cellule staminali vengono coltivate a bordo di biomateriali in sistemi bioreattori. L’ingegneria dei tessuti, infatti, sostiene l’ambizione di realizzare in laboratorio costrutti bioibridi da utilizzare come sostituti da impiegare nella medicina rigenerativa e riparativa, e per lo studio del differenziamento cellulare fisiologico e di processi patologici come le malattie neoplastiche.
Quindi la ricerca sulle staminali attraverso bioreattori si inserisce nella rete di ricerca contro il cancro?
Sì, in questo ambito il laboratorio ha in essere una consolidata attività di sperimentazione preclinica con l’IRCCS-IRST “Dino Amadori”, iniziata da oltre un decennio con lo studio, sviluppato dalla dott.ssa Alice Pasini, del controllo epigenetico dell’espressione genica, ovvero del ruolo dell’impacchettamento del DNA nella gestione dell’informazione che esso contiene. Oggi, insieme all’IRST è in corso il progetto DINAMICA (per maggiori informazioni https://www.unibo.it/it/ricerca/progetti-e-iniziative/progetti-unibo-por-fesr-2014-2020-1/dinamica), che coinvolge una serie di laboratori della rete regionale, e nel quale il BioEngLab sviluppa strumenti computazionali per predire il comportamento delle cellule tumorali. Infatti, coltivare cellule a bordo di biomateriali tridimensionali offre vantaggi rispetto alle colture tradizionali in monostrato, ma aggiunge anche una notevole complessità analitica.
Applicate tecnologie avanzate per elevare la capacità dell’analisi preclinica in un settore della medicina dove la prevenzione o i segnali iniziali fanno la differenza. Come si accresce questa capacità predittiva oggi? (lo chiediamo alla D.ssa Marilisa Cortesi che lavora al progetto DINAMICA, ndr)
Attraverso i simulatori computazionali che rappresentano uno strumento importante per compensare le limitazioni dell’analisi preclinica tradizionale, vista la loro abilità nel replicare i risultati degli esperimenti di laboratorio e nel predire il comportamento delle cellule in coltura. Nell’attuale attività di ricerca del laboratorio sono utilizzati per ottimizzare le condizioni sperimentali (p. es. definire quante cellule seminare) e studiare come cambiare il protocollo di una terapia antitumorale per migliorarne l’efficacia. Questa integrazione tra analisi in-vitro e in-silico rappresenta una strategia promettente per il miglioramento dell’analisi preclinica e la riduzione/sostituzione della sperimentazione animale.
Ci sono altre tecnologie dei tessuti su cui vi siete specializzati? (lo chiediamo al Dott. Joseph Lo Vecchio, ndr)
Un esempio è fornito dai tessuti bioibridi possono essere utili anche a riparare quelli danneggiati. Per questo è utile condizionarli in un ambiente biomimetico, ovvero che riproduca le condizioni fisiologiche del tessuto che si vuole ricreare. In questo caso, in particolare per indurre nelle cellule staminali un fenotipo osteogenico, queste vengono sollecitate meccanicamente a bordo di matrici di collagene in dispositivi, detti sistemi bioreattori, che riproducono condizioni di coltura in perfusione simili a quelle fisiologiche, come il carico a compressione al quale è sottoposto il tessuto osseo. Creare un ambiente di coltura biomimetico si è inoltre dimostrato utile nella verifica di efficacia sulle cellule di molecole di interesse farmacologico.
Oltre la capacità computazionale per migliorare l’analisi preclinica, la medicina sembra spostarsi sensibilmente verso terapie personalizzate in cui si apprende da analisi dinamiche o immagini per migliorare le terapie. E’ questo il futuro della medicina? (lo chiediamo alla la prof.ssa Cristiana Corsi, in collegamento remoto dal DEI a Bologna, ndr)
Occorre innanzitutto segnalare una collaborazione sinergica tra medici e ingegneri: abbiamo attualmente diversi filoni di ricerca dove sta avvenendo questa sinergia soprattutto in relazione a tematiche di ricerca con importanti risvolti per terapie personalizzate in pazienti affetti da aritmie cardiache o rene policistico. I progetti FATA e RAF, realizzati in collaborazione tra DEI e Ospedale di Ravenna, riguardano il rischio di embolia provocata da trombi nell’atrio sinistro del cuore, in particolare come conseguenza di una patologia aritmogena, definita fibrillazione atriale. Si tratta di uno studio innovativo che, per valutare parametri che indicano un maggior rischio di formazione di trombi, utilizza la modellazione computazionale della dinamica dei fluidi in 3D per pervenire a una diagnosi personalizzata sulla fibrillazione atriale.
Studiare la dinamica dei fluidi per prevenire l’ictus?
Attualmente, per misurare il rischio di embolia causato dalla fibrillazione atriale, non vengono ancora prese in considerazione le condizioni emodinamiche, ovvero il comportamento del sangue in movimento nei vasi. La modellazione computazionale della dinamica dei fluidi – uno strumento unico, non invasivo, completamente controllabile e riproducibile – permette di farlo e di pervenire a una diagnosi personalizzata.
I risultati delle simulazioni fluidodinamiche possono avere numerose applicazioni non limitate alla quantificazione del rischio di ictus in pazienti affetti da fibrillazione atriale ma anche estese al contributo dell’auricola (per valutarne l’incidenza sul rischio di formazione di trombi in specifiche popolazioni di pazienti) e all’efficacia di interventi di occlusione dell’auricola in pazienti che non rispondono alle terapie farmacologiche. In continuità con questi studi, il progetto AFIBROTIC si è posto l’obiettivo di realizzare uno strumento per la pianificazione della terapia di ablazione per valutarne l’efficacia. Infatti, la fibrillazione atriale viene tipicamente trattata mediante isolamento delle vene polmonari (PV) con ablazione transcatetere. Tuttavia, le percentuali di successo dell’isolamento PV sono basse. Il progetto utilizza la modellazione computazionale per testare alcune ipotesi e quindi l’ablazione guidata.
Ci sono altri casi per i quali attualmente usate i modelli computazionali?
I modelli computazionali sono di aiuto anche nella terapia farmacologica per il rene policistico, una patologia nella quale i reni aumentano di dimensioni e perdono la loro funzionalità. Fino al 2018 non esisteva una terapia disponibile, quindi è stato sviluppato un farmaco per rallentare la progressione della malattia, che deve essere assunto per tutta la vita, con effetti collaterali importanti e costi elevati. Il team di ricerca ha messo a punto uno strumento per il tracciamento automatico dei contorni renali per la quantificazione volumetrica del rene che, oltre a essere di ausilio per il monitoraggio dell’evoluzione della patologia, aiuta a selezionare i pazienti per la somministrazione del farmaco.
Sono frontiere di ricerca cruciali per il futuro della medicina. Avete parlato di sinergie. Il Polo biomedicale di Cesena su quale rete di ricerca e innovazione può oggi contare?
Stiamo portando avanti ambiti di ricerca che dialogano con il territorio – in particolare grazie alla collaborazione con l’AUSL Romagna e con l’IRST. Per sviluppare la ricerca che abbiamo descritto è stato creato un comitato di coordinamento col Dipartimento di Ingegneria dell’Energia Elettrica e dell’Informazione (DEI), il Dipartimento di Informatica – Scienza e Ingegneria (DISI) dell’Università di Bologna e l’Ausl Romagna. La rete di competenze oggi disponibili sul territorio possono condurre allo sviluppo di un distretto di R&D nelle life sciences. La ricerca applicata sull’analisi di biosegnali o bioimmagini estratte dai pazienti, ad esempio, sono temi sui quali abbiamo realizzato un ciclo di seminari di rilievo anche internazionale, che potrebbero essere trasformati in un corso di alta formazione.